Sebbene il Piano Nazionale di Ripresa e Resilienza abbia dedicato oltre 2.5 miliardi di euro alle strutture ospedaliere, alla voce “Ospedali sicuri e sostenibili” (Piano/Missione: PNRR/M6 – Piano nazionale di ripresa e resilienza / Missione 6 Salute; Componente: M6C2 – Innovazione, ricerca e digitalizzazione del servizio sanitario nazionale; Investimento: M6C2 I1.2 – Verso un ospedale sicuro e sostenibile), le finalità dichiarate vanno quasi esclusivamente in direzione della riqualificazione antisismica, con interventi di ristrutturazione e opere per l’adeguamento delle strutture del patrimonio del Servizio sanitario nazionale alla normativa in materia di antisismica, individuate nell’indagine delle esigenze espresse dalle Regioni.
Sono previsti inoltre ulteriori interventi pluriennali di consolidamento e adattamento sismico delle strutture, volti al rinnovo e alla modernizzazione del quadro fisico e tecnologico dei beni immobili della sanità pubblica. Di queste risorse solo una piccola parte erano destinate all’ammodernamento degli impianti elettrici, tuttavia con l’avvio dei cantieri, le amministrazioni più lungimiranti hanno colto l’occasione per mettere mano alle loro dotazioni impiantistiche, in alcuni casi vetuste, ai fini di adeguare le dotazioni impiantistiche agli standard più moderni. Vale quindi la pena quindi di dedicare un approfondimento agli impianti elettrici nei locali medici.
Ambienti particolari
Un impianto elettrico a servizio di un ambiente medico può avere caratteristiche peculiari a seconda delle attività che si svolgono al suo interno, del resto il rischio per il paziente, dipende da tutta una serie di circostanze che possono aggravare le condizioni di pericolo, come il collegamento al paziente di uno o più apparecchi con caratteristiche costruttive, finalità e prestazioni diverse; l’assenza di reazioni normali del paziente al passaggio di piccole correnti, per l’impiego di anestetici o per lo stato di fuori conoscenza e conseguente impossibilità per l’operatore sanitaria di rilevare il passaggio di piccole correnti elettriche; l’applicazione di parti applicate direttamente al corpo di apparecchi elettromedicali ci esterni sulla pelle, caratterizzata spesso da una ridotta resistenza di contatto dovuta a trattamenti medici o chirurgici o all’applicazione di paste conduttrici o addirittura, attraverso sonde o cateterismi, a contatto con organi interni;
E’ esposto al rischio di microshock, ad esempio, il paziente al quale sia stato applicato un catetere pieno di liquido, per prelevare campioni di sangue nei punti critici del cuore o per iniettare un liquido radiopaco (angiografia); oppure per stimolare il cuore tramite un elettrodo (pace-maker temporaneo). In questi casi, una corrente elettrica esterna, ad esempio una corrente di dispersione di un apparecchio elettromedicale, può confluire direttamente nel cuore per fuoriuscire tramite il catetere. Ne consegue che un impianto elettrico che è considerato perfettamente “a regola d’arte” (rischio accettabile) in un ambiente ordinario può essere molto pericoloso in locali dove è presente il rischio di microshock. La probabilità che la persona sia percorsa da correnti pericolose è infatti molto più elevata di quella che si ha in condizioni di vita “normale”. Per comprendere quanto appena esposto vale la pena di richiamare alcuni concetti base di elettrofisiologia, prima di approdare alla lettura ragionata della Specifica Tecnica 64-18 sugli effetti della corrente elettrica nel corpo umano.
Cenni di elettrofisiologia
Con il termine elettrofisiologia si indica una branca della fisiologia che ha come studio il funzionamento dell’organismo dal punto di vista elettrico, sia in condizioni fisiologiche normali sia sotto l’influsso di un potenziale elettrico esterno. Il corpo umano è costituito da un insieme di tessuti variamente connessi tra loro ed è assimilabile ad una “sacca” piena d’acqua nel quale sono liberi di muoversi, entro certi limiti e con particolari meccanismi, molti ioni (ovvero le cellule e il liquido interstiziale che le separa). Il movimento di questi ioni è a tutti gli effetti una corrente elettrica, associata ad una differenza di potenziale. Ogni attività fisiologica è quindi caratterizzata da un’attività elettrica, misurabile con un semplice millivoltmetro, tra due punti del corpo. Il variare nel tempo di questa misura consente di indagare il corretto funzionamento di un organo (es. elettrocardiogramma o encefalogramma ecc.), ricavando un tracciato caratteristico. Se dal tracciato risultano anomalie è possibile desumere l’alterazione patologica corrispondente. Una corrente di origine esterna, che si somma alle piccole correnti fisiologiche del nostro organismo, provoca necessariamente delle alterazioni. A seconda dell’intensità della corrente e del tempo di permanenza del contatto, gli effetti possono essere da nemmeno percepibili, a letali.
Effetti del passaggio della corrente nel corpo umano
La Specifica Tecnica 64-18 “Effetti della corrente elettrica attraverso il corpo umano e degli animali domestici – Parte 1: Aspetti generali” fornisce una guida di base relativa gli effetti della corrente elettrica sugli esseri umani e sugli animali domestici, da utilizzare nella individuazione delle prestazioni di sicurezza elettrica. Per uno dato percorso attraverso il corpo umano, il pericolo per le persone dipende principalmente dalla intensità e dalla durata del passaggio di corrente: al di sotto di determinati valori corrente-tempo i tessuti non rispondono allo stimolo ricevuto. Se lo stimolo cresce, perchè aumenta l’intensità della corrente o la durata del fenomeno, gli effetti si intensificano fino a diventare irreversibili.
La corrente è tanto più pericolosa quanto maggiore è l’energia associata al suo passaggio. Poichè l’energia trasmessa è legata sia all’intensità della corrente che alla sua durata, diventa significativo studiare il comportamento del corpo umano al variare delle due grandezze sopra descritte.
Il grafico proposto nella figura 1 è tratto dalla Norma CEI 64-18 che riporta una serie di dati tratti da misure sperimentali condotte principalmente su animali e in misura minore su esseri umani ed è riferito a un contatto mano sinistra piedi.
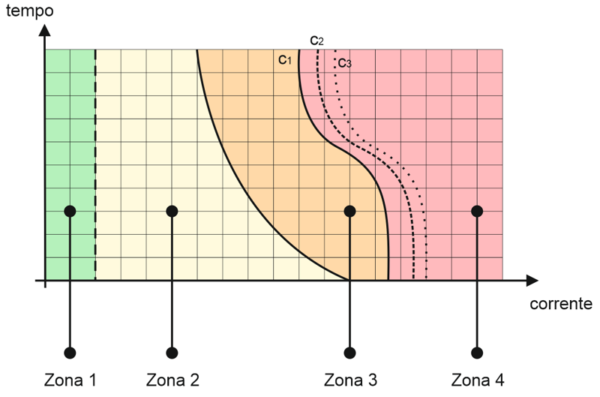
Figura 1 – Le quattro zone a pericolosità crescente nel grafico tempo corrente individuate dalla Specifica Tecnica CEI 64-18 (semplificato). In Zona 1 Non si ha sostanzialmente alcun effetto. In Zona 2 Si avverte la scossa ma non si verificano effetti fisiologici negativi. In Zona 3 Hanno luogo fenomeni reversibili quali tetanizzazione ed arresto della respirazione. In Zona 4 Si ha probabilità di innesco della fibrillazione ventricolare.
Si possono distinguere, nella figura, quattro aree di comportamento nelle quali si hanno reazioni fisiologiche differenti al passaggio della corrente nel corpo umano.
Zona 1 – Non si ha alcun effetto. La funzione individuata dalla lettera a) che delimita questa area definisce la soglia di reazione che orientativamente è pari a 0,5 mA.
Zona 2 – Si avverte la scossa ma non si verificano effetti fisiologici negativi.
Zona 3 – Hanno luogo fenomeni reversibili quali tetanizzazione ed arresto della respirazione.
Zona 4 – Si ha probabilità di innesco della fibrillazione ventricolare in senso crescente procedendo verso destra.
Nella zona 4 sono individuate due sotto aree differenti che indicano la possibilità di innesco della fibrillazione ventricolare rispettivamente per il 5% della popolazione (coppie di valori corrente tempo compresi tra c1 e c2) e per il 55% della popolazione (coppie di valori corrente tempo compresi tra c2 e c3). Per coppie di valori superiori a quelli individuati dalla curva c3 la probabilità di innesco della fibrillazione ventricolare è maggiore del 55%.
Curve di pericolosità tensione-tempo
Se si vuole limitare un rischio associato a un evento sfavorevole, possiamo cercare di diminuire la probabilità che si verifichi quell’evento oppure provare a ridurre il danno conseguente.
In caso di rischio di shock elettrico si hanno, come già accennato in precedenza, le seguenti possibilità:
– rendere improbabile il contatto con le parti sotto tensione;
– limitare la corrente che attraversa il corpo umano a seguito del contatto;
– limitare i tempi di esposizione al contatto.
Volendo meglio approfondire il secondo e il terzo punto, è necessario comprendere quale sia il riferimento che si può assumere per definire una condizione di sicurezza nei confronti del rischio di shock elettrico, ossia di quel rischio associato al passaggio della corrente nel corpo umano.
Per fare questo è necessario tornare alle curve di sicurezza riportate nella figura 1 e considerare una curva intermedia nella zona 3, ossia un insieme di punti caratterizzati da coppie di valori tempo corrente che comportano fenomeni fisiologici reversibili per il corpo umano.
Partendo da questa curva che rappresenta la soglia di riferimento del livello di sicurezza che si desidera assumere, si può provare a costruire le corrispondenti curve che rappresentano la tensione limite di contatto che può essere accettata sulle masse in caso di guasto, in funzione del tempo. Poiché la tensione è data dal prodotto della corrente per l’impedenza del circuito, si costruiscono le curve tensione tempo moltiplicando i valori di corrente della curva corrente tempo con i valori di impedenza risultante del circuito interessato dal passaggio di corrente che, nel caso in questione, è costituito dalle impedenze Z1, Z2, Z3 e Z4 rappresentate nella figura 2.
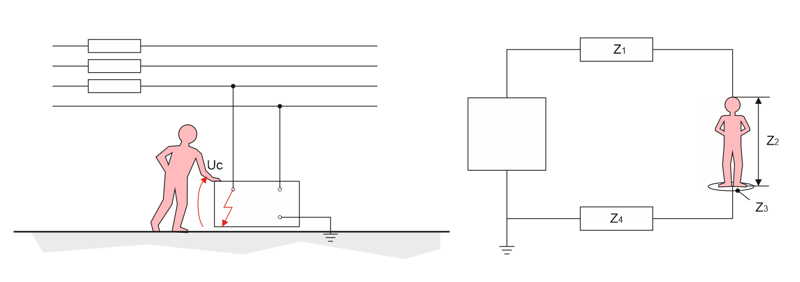
Figura 2 – Circuito equivalente in caso di contatto: (sinistra) l’apparecchio presenta un tensione di contatto; (destra) la persona soggetta a contatto è percorsa da una corrente limitata da Z1, Z2, Z3 e Z4. Z1 rappresenta l’impedenza di contatto, considerata trascurabile a vantaggio della sicurezza; Z2 rappresenta l’impedenza del corpo umano, assunta pari a 500 Ohm, ipotizzando un contatto mano – due piedi; Z3 rappresenta l’impedenza delle calzature, considerata trascurabile a vantaggio della sicurezza; Z4 rappresenta l’impedenza verso terra della persona, che può assumere due valori: 1.000 Ohm in condizioni ordinarie e 200 Ohm in condizioni particolari.
Se si moltiplicano i valori di corrente per il valore d’impedenza complessivo risultante, ossia 1.500 e 700 Ohm, rispettivamente, in condizioni ordinarie e in condizioni particolari, si possono infine costruire per punti le due curve di sicurezza tensione – tempo. I valori di tensioni pericolose definiscono una tensione limite UL = 50 V in condizione ordinarie e UL = 25 V in condizioni particolari per un tempo indefinitamente lungo; esse costituiscono il riferimento per la valutazione dei sistemi di protezione contro i contatti indiretti con interruzione automatica dell’alimentazione.
Quanto scritto finora ha senso per contrastare il rischio di macroshock, ovvero il contatto con la corrente in condizioni “normali”, cioè nelle condizioni in cui l’essere umano si trova a vivere tutti i giorni, negli ambienti di vita, negli ambienti pubblici e negli ambienti di lavoro. La riduzione del rischio di macroshock può essere ottenuta con provvedimenti impiantistici semplici (ad esempio, interruttore differenziale con Idn ≤ 30 mA ed impianto di terra), anche nei locali medici di gruppo 0.
Questo non è invece possibile per la protezione dal rischio di microshock, nei riguardi del quale, dato il valore molto basso della corrente pericolosa (ordine di grandezza 10 µA), è necessario adottare specifici provvedimenti impiantistici di protezione e severe modalità di esercizio dell’impianto stesso e utilizzare apparecchi elettrici con caratteristiche di sicurezza adeguate “gli apparecchi elettromedicali”.
I principali provvedimenti impiantistici contro i rischi di microshock sono ad esempio, separazione elettrica del circuito di alimentazione degli apparecchi mediante trasformatore di isolamento medicale, il controllo continuo dell’isolamento verso terra dei circuiti isolati; un sistema di equalizzazione dei potenziali particolarmente performante. I provvedimenti di esercizio devono essere adottati da parte del personale medico, in relazione al tipo di intervento svolto, e dal personale tecnico per quanto riguarda le verifiche e la manutenzione degli impianti elettrici e l’acquisizione e la manutenzione degli apparecchi elettromedicali.
Negli ambienti medici la presenza di apparecchi elettrici destinati alla diagnosi, terapia o riabilitazione (apparecchi elettromedicali) è sempre più massiccia. Gli apparecchi elettromedicali sono spesso in intimo contatto con il paziente attraverso elettrodi, sonde, ecc. e/o ad essi sono affidate funzioni vitali del paziente come nei locali di terapia intensiva oppure durante particolari interventi chirurgici.
Le misure di sicurezza da adottare non sono uguali in tutti i locali medici, ma si differenziano secondo la tipologia dell’attività medica svolta ed il tipo di apparecchi elettromedicali utilizzati. Per questo la Norma distingue gli ambienti ad uso medico in locali di gruppo 0, locali di gruppo 1 e locali di gruppo 2 in funzione alle condizioni di rischio crescente.
Gruppi 0 1 e 2
I provvedimenti impiantistici di protezione devono essere valutati in sede di progettazione, in relazione alla classificazione del locale. La classificazione dipende dal tipo di attività medica che vi si svolge e deve essere definita dal progettista degli impianti sulla base delle informazioni raccolte dal personale sanitario. E’ il responsabile sanitario della strutture che deve definire quale tipologia di attività si svolge o si svolgerà all’interno di un locale. Sulla base dei dati comunicatigli il professionista provvederà a suddividere gli ambienti di una struttura medica in “Ambienti ordinari”, locali “di gruppo 0”, locali “di gruppo 1” e locali “di gruppo 2”:
Un locale di gruppo 0 è un locale medico nel quale non si utilizzano apparecchi elettromedicali con parti applicate e dove la discontinuità (il guasto) dell’alimentazione non può causare rischio per la vita del paziente. L’allegato B alla sezione 710 della Norma CEI 64-8 fornisce alcuni esempi di classificazione. Per i locali di gruppo 0 identifica ad esempio: “sala per massaggi” o “ambulatorio”. Lo stesso allegato fornisce ulteriori informazioni sulla classificazione dei locali.
Per “parte applicata” la Norma (definizione 710.2.4) intende “una parte di un apparecchio elettromedicale che nell’uso normale viene necessariamente in contatto fisico con il paziente affichè l’apparecchio elettromedicale o il sistema elettromedicale possa svolgere la sua funzione”.
Un locale di gruppo 1 è un locale medico dove la discontinuità (il guasto) dell’alimentazione non può causare rischio per la vita del paziente e nel quale le parti applicate sono destinate ad essere utilizzate nel modo seguente: esternamente oppure invasivamente entro qualsiasi parte del corpo, ad eccezione di quelle specificate per il gruppo 2.
L’allegato B alla sezione 710 identifica ad esempio: “camere di degenza”, “sala parto”, “sala ECG”, “sala per endoscopie se non si effettuano operazioni chirurgiche”, “sala per ingessature”, “sala per emodialisi”, “sala per risonanza magnetica”, “sala per medicina nucleare”, ecc. Un locale di gruppo è un locale medico nel quale le parti applicate sono destinate ad essere utilizzate in applicazioni quali interventi intracardiaci, operazioni chirurgiche, trattamenti vitali dove la mancanza dell’alimentazione può comportare pericolo per la vita. La classificazione dei locali medici e l’individuazione della “zona paziente”, ovvero il luogo fisico in cui il paziente viene effettivamente collocato devono essere fatte dal personale medico in accordo con il personale responsabile per la sicurezza sanitaria. L’allegato B alla sezione 710 identifica ad esempio: “sala per chirurgia”, “sala anestesia”, “sala per applicazioni di cateteri cardiaci”, “sala per cure intensive”, “sala prematuri”, ecc..
La “zona paziente”
Alcune delle prescrizioni relative ai locali di gruppo 1 e 2 non si applicano a tutto il locale, il collegamento al nodo equipotenziale delle masse estranee è una prescrizione relativa esclusivamente a quelle all’interno della zona paziente, così definita: “qualsiasi volume in cui il paziente con parti applicate può venire in contatto intenzionale, o non intenzionale, con altri apparecchi elettromedicali o sistemi elettromedicali, o con masse o masse estranee o con altre persone in contatto con tali elementi”.
L’estensione della zona paziente è definita nella figura 1 all’articolo 710.2.9 della Norma CEI 64-8.
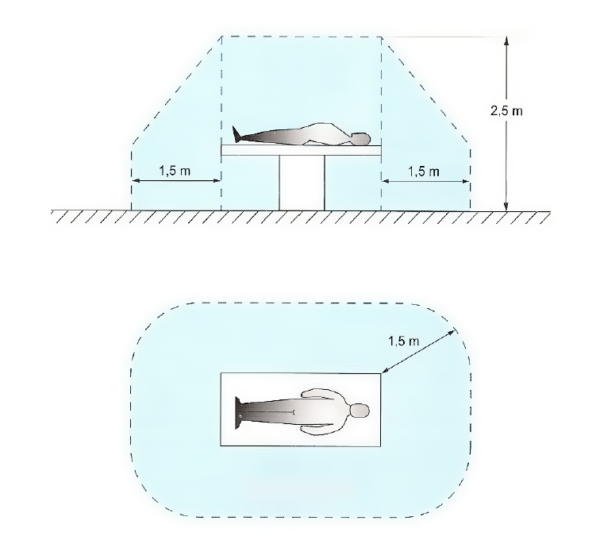
Figura 3 – Estensione della Zona paziente: nella nona edizione della Norma CEI 64-8
ritorna il tavolo operatorio tradizionale, maldestramente ritoccato nell’edizione predente.
Il “nodo equipotenziale”
In ciascun locale ad uso medico di gruppo 1 e di gruppo 2 deve essere installato un “nodo equipotenziale” a cui siano collegate le seguenti parti situate, o che possono entrare, nella zona paziente; masse, masse estranee, schermi, se installati, contro le interferenze elettriche, eventuali griglie conduttrici nel pavimento, l’eventuale schermo metallico del trasformatore di isolamento. La sezione nominale dei conduttori equipotenziali non deve essere inferiore a 6 mm2 in rame.
Il nodo equipotenziale deve essere realizzato con una barra o con accessori realizzati allo scopo in modo da consentire la singola connessione o disconnessione di ogni conduttore. Non sono idonei morsetti in cui dovessero attestarsi più di un conduttore.
Quadro normativo
Il riferimento normativo principale è la sezione 710 della Norma CEI 64-8, la Norma, giunta alla sua ottava edizione nel corso del 2021, è di nuovo in revisione al Comitato Elettrotecnico Italiano, tuttavia, non sono ad oggi previsti stravolgimenti per quanto riguarda le prescrizioni relative agli impianti elettrici a servizio dei locali ad uso medico. Prima di confluire nella Norma CEI 64-8, i locali medici erano oggetto di una norma dedicata: la Norma CEI 64-4 dal titolo “Impianti elettrici in locali adibiti ad uso medico”, abrogata agli inizi degli anni 2000. Le particolari prescrizioni si riferiscono principalmente ad ospedali, a cliniche private, a studi medici e dentistici, a locali ad uso estetico ed a locali dedicati ad uso medico nei luoghi di lavoro (incluso quelle temporanee e di emergenza, quali gli ospedali Covid ad esempio); locali dedicati all’interno di case di cura e case per persone anziane, dove i pazienti sono sottoposti a cure mediche; centri medici, ambulatoriali, pronto soccorso e altre tipologie di ambulatori (nelle industrie, impianti sportivi o altri).
La Norma CEI 64-4 aveva anche una Guida dedicata: la Guida CEI 64-13, pubblicata nel 1998 e abrogata due anni dopo per fare spazio nel corso del 2003 alla prima edizione della Guida CEI 64-56, classificazione attuale della Guida alla sezione 710. Nel mese di giugno 2021 è stata pubblicata la nuova edizione della Guida CEI 64-56 “Edilizia ad uso residenziale e terziario. Guida per l’integrazione degli impianti elettrici utilizzatori e per la predisposizione di impianti ausiliari, telefonici e di trasmissione dati negli edifici. Criteri particolari per locali medici”.
La terza edizione della guida, riguardante la progettazione e realizzazione degli impianti elettrici negli edifici adibiti essenzialmente ad uso medico, quali ospedali, case di cura (cliniche) e i locali medici inseriti in edifici destinati anche ad uso residenziale (ambulatori e poliambulatori), così co-me le dizioni precedenti, si rivolge a quanti – committenti, progettisti, costruttori, installatori, verificatori e manutentori – operano nel settore, aiutandoli nella scelta della tipologia degli impianti più idonea alla situazione in esame, analizzando e contestualizzando i dettami della sezione 710 della Norma CEI 64-8.
Documentazione tecnica
La Norma CEI 64-8 all’articolo 710.514.5 “Schemi e documentazione” ricorda che devono essere forniti al committente documenti di disposizione topografica dell’impianto elettrico, unitamente a rapporti, disegni, schemi e relative modifiche, così come istruzioni per l’esercizio e la manutenzione. In particolare i documenti sono:
– schema di insieme unifilare che mostra il sistema di distribuzione dell’alimentazione ordinaria e il sistema di alimentazione dei sistemi di sicurezza. Questi schemi devono contenere informazioni relative alla localizzazione dei quadri di distribuzione all’interno dell’edificio;
– schema a blocchi del quadro di distribuzione principale e secondario che indichi in modo unifilare i dispositivi di protezione, di comando e dei quadri di distribuzione;
– disegno dell’edificio;
– schema dei controlli;
– verifica della conformità ai requisiti della Norma;
– lista dei carichi collegati permanentemente al sistema di alimentazione dei servizi di sicurezza che indichino la corrente ordinaria e, in caso di motori, la corrente di spunto;
– descrizione funzionale delle operazioni dei servizi di sicurezza e del sistema di alimentazione dei servizi di sicurezza.
Un esempio di verifica mediante calcoli è il coordinamento dell’interruzione automatica dell’alimentazione mediante dispostivi di protezione connessi direttamente all’alimentazione in condizioni di cortocircuito.




